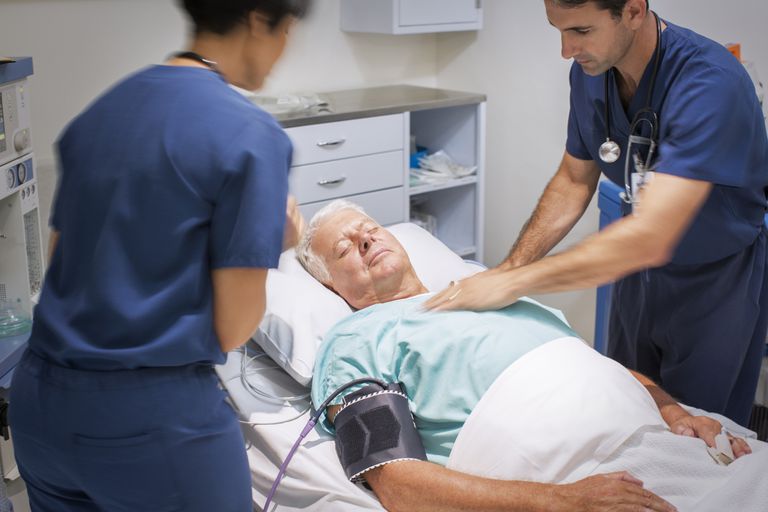
For mange mennesker er det svært at tænke over livets ende. Andre klare sig ved at tackle disse problemer på hovedet og planlægge alle detaljer. Hvis du eller din elskede har Alzheimers eller en anden form for demens, kan end-of-life problemer føle sig endnu mere kompliceret.
Hvad er mit valg vedrørende kode status?
Hvis din elskede er optaget på et sygehus eller plejehjem, skal du sandsynligvis udfylde papirarbejde om, hvilken slags lægehjælp du vil have, at han skal modtage.
Blandt andre spørgsmål kan du blive spurgt om hans "kodestatus": hvis han ønsker at modtage kardiopulmonal resuscitation (HLR) i tilfælde af at han oplever hjertestop eller holder op med at trække vejret, eller hvis han vil have en ikke genoplives (DNR ) ordre.
Cardiopulmonary Resuscitation (CPR)
Kort sagt er HLR en teknik, der involverer at udføre brystkompressioner og redde vejrtrækning efter at en persons hjerte er ophørt med at slå eller at vejret er stoppet. (Nogle HLR-teknikker eliminerer redningstrængningstrinnet.)
Ikke genoplive (DNR) Bestilling
En DNR-ordre er et direktiv skrevet af lægen efter patientens ønsker eller patientens udpegede sundhedsautoritet og fortæller medicinsk personale IKKE at initiere HLR på den pågældende person.
HLR Effektivitet
Dette afhænger af sundhed og alder hos den person, der modtager den, samt den medicinske situation, der fik hende til at kræve HLR. Mindre end fem procent af de ældre eller kronisk syge overlever efter at have modtaget HLR, og ud af de fem procent, går de fleste ikke tilbage til deres tidligere funktionsniveau.
Ifølge en litteraturundersøgelse foretaget af Dr. Ladislav Volice og delt på Alzheimers hjemmeside, er "Cardiopulmonary Resuscitation (CPR) tre gange mindre tilbøjelige til at være vellykket hos en person med demens end hos en, der er kognitivt intakt. De, der oprindeligt overlever, bliver taget til en intensiv afdeling, hvor de fleste dør inden for 24 timer. " Hvorfor kan familiemedlemmer vælge HLR for en elsket med Alzheimers?
Nogle vælger HLR, fordi de føler, at det ville være patientens præference, hvis han kunne udtrykke sine ønsker. Ifølge forskning kan andre blive påvirket af at se HLR og dets påståede effektivitet på fjernsyn, og antage det samme er sandt i det virkelige liv. Alligevel kan andre føle skyld eller sorg, og de er ikke klar til at klare muligheden for at miste deres elskede.
Uanset årsagen er målet med de fleste medicinske faciliteter at gøre alt for at respektere og respektere patientens ønsker om hans eller hendes pleje.
Hvorfor folk kan vælge en DNR-ordre
Nogle mennesker vælger at have en DNR-ordre, fordi de ikke vil have, at deres elskede ender med at blive forbundet til en maskine i længere tid, hvis de ikke har nogen chance for at genvinde eller gå igennem Krisens traumer med ringe eller ingen chance for overlevelse. Standard medicinsk personale er at behandle alle som en fuld kode, hvilket betyder at de vil modtage aggressiv lægehjælp, herunder livreddende og livsforlængende interventioner, medmindre de har en DNR-ordre.
Hvis du har valgt at have en DNR-ordre for dig selv, skal du huske, at selvom det er en meget personlig proces, der gør denne beslutning, bør det ikke være et privat valg.
Du bør diskutere dette med din familie og din læge, så de er klare over din beslutning. Du bør også holde kopier af en DNR-ordre med dig, hvis du har et medicinsk problem.
Er en DNR-ordre lig med eutanasi?
Det er vigtigt at forstå, at at vælge at have en DNR-ordre er ikke det samme som at ville dø. Snarere tillader det en naturlig progression som en person passerer væk. Ifølge den amerikanske medicinske sammenslutning "er der en stærk generel enighed om, at tilbagetrækning eller tilbageholdelse af behandling er en beslutning, der gør det muligt for sygdommen at udvikle sig på sin naturlige kurs – det er ikke en beslutning om at søge døden og afslutte livet.Eutanasi søger aktivt at afslutte patientens liv. "
Rolle spiller Alzheimers og demens i disse beslutninger
Nogle mennesker med tidlig stadium demens kan klart udtrykke deres ønsker vedrørende deres genoplivningsstatus. Dette er ideelt, fordi familiemedlemmer ikke er placeret i en vanskelig situation for at forsøge at skelne hvad patienten vil have, men patienten kan træffe denne beslutning og udfylde papirarbejde, så hendes ønsker vil blive udført.
Hvis dit familiemedlem har demens, der har udviklet sig i midten eller senere faser, hun kan muligvis ikke i tilstrækkelig grad kommunikere eller forstå denne slags beslutning nu. Hvis hun tidligere har angivet hendes valg på levende testamente eller andet medicinsk papirarbejde, kan det være yderst nyttigt på nuværende tidspunkt.
Hvis der ikke er noget dokument, hvor hun har tidligere udtrykt hendes ønsker, familiemedlemmer er tilbage til at træffe disse beslutninger.
hvem træffer beslutninger, hvis familiemedlemmer er uenige med hinanden?
dette afhænger af p Olicies i din tilstand og på hospitalet eller anlægget, hvor du modtager pleje. Ideelt set kan familiemedlemmer afsætte forskelle og nå frem til en aftale om, hvad deres elskede ville have ønsket for hans lægehjælp. Hvis det ikke kan ske, skitserer mange sundhedsinstitutioner en rækkefølge af beslutningstagere, f.eks. Først ægtefælle, derefter voksenbarn, forælder, søskende mv. Andre kan benytte et etisk reviewskort til at drøfte lægebehandling, hvis der Der er ikke udpeget nogen klar beslutningstager.

