Den bedste behandling for din hypertyreose afhænger af flere faktorer, fra årsagen til dit problem til din alder, sværhedsgraden af din sag til dit generelle helbred. Mens antithyroid-lægemidler (f.eks. Tapazol) kan bruges til at hjælpe thyreoideafunktionen normalt, kan andre behandlinger som beta-blokkere betragtes som lette hypertyre-symptomer.
Alternativer som ablation af skjoldbruskkirtlen med radioaktiv jod eller kirurgi for at fjerne kirtlen (thyroidektomi) kan også overvejes.
Mens alle tre muligheder er effektive, har de hver for sig forskellige omkostninger og mulige bivirkninger. Derfor er en grundig og grundig diskussion med din læge berettiget, før du udarbejder en behandlingsplan.
Resuméer
receptpligtig medicin er typisk den vigtigste behandling for hyperthyroidisme. Du kan også blive ordineret andre lægemidler til at hjælpe dig med at håndtere relaterede symptomer.
Antithyroid Drug Treatment
Formålet med antithyroid lægemidler er at opnå normal skjoldbruskkirtlen funktion inden for en måned eller to i begyndelsen behandling. Derefter kan en person fortsætte med følgende muligheder:
- Undergå endelig terapi med radioaktivt iod eller kirurgi. Fortsæt antithyroid-lægemidlet i et år eller andet med håbet om at opnå remission (hvilket sandsynligvis er tilfældet hos personer med mild hyperthyroidisme og mindre sandsynligt i folk med en stor goiter og dem, der ryger)
- Tag et antithyroid-lægemiddel på lang sigt
- Selvom langtidsbehandling med antithyroid-lægemidler er tiltalende (du har chancen for remission, behandlingen er reversibel, og du kan undgå de risici og udgifter, der er forbundet med kirurgi) er ulempen, at forskere vurderer op til 70 procent af befolkningen vil komme tilbage efter at antithyroid-lægemiddelbehandlingen er stoppet.
De to antithyroid lægemidler til rådighed i USA er
Tapazol (methimazol eller MMI) og propylthiouracil (PTU). På grund af det faktum, at MMI har færre bivirkninger og reverserer hyperthyroidisme hurtigere end PTU, er MMI det foretrukne valg. Når det er sagt, er PTU brugt til behandling af hyperthyroidisme i løbet af den første trimester af graviditeten og hos mennesker, der oplever en skjoldbruskkirtel. Det kan også gives til personer, der har haft en reaktion på methimazol, og som ikke vil gennemgå radioaktiv jod eller kirurgi. Nogle mulige mindre bivirkninger forbundet med at tage enten MMI eller PTU inkluderer:
Kløe
Udslæt
- Fælles smerte og hævelse
- Kvalme
- Feber
- Smagændringer ≥ Mere alvorlig leverskade med enten MMI eller PTU (mere almindelig med sidstnævnte) kan ske. Symptomer på leverskader omfatter mavesmerter, gulsot, mørk urin eller lerfarvet afføring. Selvom det er sjældent, kan en potentielt livstruende tilstand kaldet agranulocytose (en nedsættelse af infektionsbekæmpelsescellerne i din krop) forekomme med enten MMI eller PTU. Det er vigtigt for folk, der tager disse lægemidler, straks at underrette deres læge, hvis de udvikler symptomer på en infektion som feber eller ondt i halsen.
- Betablokterapi
- Selvom det ikke er en behandling for hyperthyroidisme, foreskrives mange mennesker med hyperthyroidisme en beta-adrenerge receptorantagonist (kendt mere almindeligt som en beta-blockerer).
En beta-blokker virker i kroppen for at lindre virkningerne af overskydende thyreoideahormon på hjertet og blodcirkulationen, især hurtig puls, blodtryk, hjertebanken, tremor og uregelmæssige rytmer. Betablokkere reducerer også vejrtrækningen, reducerer overdreven svedtendens og varmeintolerance og reducerer generelt følelser af nervøsitet og angst.
narkotika til thyreoideitis
For de midlertidige eller "selvbegrænsede" former for hyperthyroidisme (for eksempel subakut thyroiditis eller postpartum thyroiditis) er fokus primært på behandling af symptomerne. Smertestillende midler kan gives til skjoldbruskkirtelsmerter og betændelse, eller betablokkere kan ordineres til hjerterelaterede symptomer.
Af og til er et antithyroid lægemiddel ordineret i en kort periode.
Ablation
Radioaktivt iod (RAI) bruges til at ødelægge skjoldbruskkirtlenes væv, hvad der kaldes ablation. Det bruges til at behandle de fleste mennesker, der er diagnosticeret med Graves sygdom i USA, men det kan ikke bruges til kvinder, der er gravide eller ammer eller personer med skjoldbruskkirtlen i tillæg til deres hypertyreose.
Under RAI-terapi gives radioaktivt iod som en enkeltdosis, i en kapsel eller ved en oral opløsning. Når en person har indtaget RAI, målretter joden og går ind i skjoldbruskkirtlen, hvor den udstråler skjoldbruskkirtlen, beskadiger og dræber dem. Som et resultat, skjoldbruskkirtlen krymper og skjoldbruskkirtlen funktion sænker, vende en persons hyperthyroidisme.
Dette sker sædvanligvis inden for seks til 18 uger efter indtagelse af det radioaktive iod, selvom nogle mennesker kræver en anden RAI-behandling.
Hos personer, der er ældre, der har underliggende helbredstilstande som hjertesygdomme, eller som har signifikante symptomer på hyperthyroidisme, bruges et antithyroid-lægemiddel (methimazol, typisk) til normalisering af skjoldbruskkirtelfunktionen, inden den gennemgår RAI-behandling. Methimazol gives også ca. tre til syv dage
efter RAAD-behandling i disse individer, og derefter gradvis konisk, da deres skjoldbruskkirtlen fungerer normalt.
Bivirkninger og bekymringer
RAI kan have nogle bivirkninger, herunder kvalme, ondt i halsen og hævelse af spytkirtlerne, men disse er normalt midlertidige. En meget lille procentdel af patienter er i fare for livstruende skjoldbruskkirtlen efter RAI. Derudover er der videnskabelige data, som viser, at RAI-terapi kan føre til udvikling eller forværring af Graves ‘øjensygdom (orbitopati). Selvom denne forværring ofte er mild og kortvarig, anbefaler de amerikanske skoldbrætskonfigurationsretningslinjer ikke at give RAI-terapi til personer med moderat til alvorlig øjenlidelse. Hvis du har RAI, vil din læge diskutere strålingsniveauet og eventuelle forholdsregler, du måtte tage for at beskytte din familie eller offentligheden. Når det er sagt, vær sikker på, at mængden af stråling, der anvendes i RAI-terapi, er lille og ikke forårsager kræft, infertilitet eller fødselsdefekter.
I de første 24 timer efter RAI undgår man dog generelt intim kontakt og kysse. I de første fem dage eller deromkring efter RAI begrænser eksponeringen for småbørn og gravide, og især undgå at bære børn på en måde, så de bliver udsat for dit skjoldbruskkirtlen.
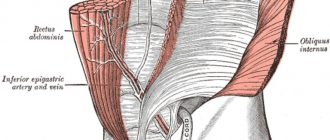
Kirurgi
Skildbruskirurgi (kendt som thyroidektomi) er generelt en sidste valgmulighed for behandling af en overaktiv skjoldbruskkirtel. Mens fjernelse af skjoldbruskkirtlen er meget effektiv til behandling af hyperthyroidisme, kirurgi er invasiv, dyr og noget risikabelt.
Overordnet anbefales kirurgi i følgende situationer:
Hvis antithyroid-lægemidler og / eller RAI ikke har kunnet kontrollere tilstanden.
Hvis en person er allergisk over for antithyroid-lægemidler og ikke ønsker RAI-behandling.
Hvis en person har en mistænkelig, muligvis kræftformig skjoldbruskkirtlen
Hvis en person har en meget stor goiter (især hvis den blokerer luftvejen eller gør det svær at svælge), alvorlige symptomer eller aktiv Graves ‘øjensygdom
- Når du gennemgår skjoldbruskkirurgi, vil din læge afgøre, om du skal fjerne hele skjoldbruskkirtlen (kaldet total thyroidektomi) eller en del af kirtlen (kaldet en delvis thyroidektomi). Denne beslutning er ikke altid let og kræver en omhyggelig diskussion og evaluering.
- Generelt, hvilken type operation du undergår afhænger af årsagen til din hypertyreose. For eksempel kan en enkelt knudepunkt, der overproducerer skjoldbruskkirtelhormon placeret på venstre side af din skjoldbruskkirtel, behandles med en delvis thyroidektomi (venstre skjoldbruskkirtlen fjernes). På den anden side kan en stor titer, der optager begge sider af skjoldbruskkirtlen, behandles med en total thyroidektomi.
- Post-kirurgisk behandling og risici
- Hvis du gennemgår en total thyroidektomi, er livslang skjoldbruskkirtelhormonudskiftning påkrævet. På den anden side er der med en delvis thyroidektomi en god chance for, at du ikke vil kræve permanent thyreoideamedicin, så længe der er nok kirtler tilbage til at producere en tilstrækkelig mængde thyreoideahormon.
Som med enhver operation er det vigtigt at gennemgå potentielle risici med din læge. Til skjoldbruskkirurgi omfatter de mulige risici blødning og skade på den tilbagevendende laryngeale nerve (forårsager hæthed) og / eller parathyroidkirtlen (som regulerer calciumbalancen i kroppen). Med en erfaren skjoldbruskkirurg er disse risici dog små.
Under graviditet
Det anbefales generelt, at hvis en kvinde er hyperthyroid og ønsker graviditet i den nærmeste fremtid, at hun overvejer RAI-terapi eller operation seks måneder før graviditet.
Gravide kvinder med symptomer og / eller moderat til alvorlig hyperthyroidisme kræver behandling. Den anbefalede behandling er et antithyroid lægemiddel, der starter med PTU i første trimester og derefter skifter til methimazol i anden og tredje trimester (eller forbliver på PTU).
Mens disse lægemidler bærer risiko hos gravide kvinder, er din læge mission at bruge dem så minimalt som muligt for at kontrollere hyperthyroidisme og reducere de risici, det udgør for dig og din baby.
Typisk anbefaler læger den mindste mulige dosis, der vil kontrollere tilstanden. Da alle antithyroidlægemidler krydser placenta, er det dog særligt vigtigt at følge receptpligtige instruktioner og holde op med anbefalede kontroller (forekommer hver 2. til 4. uge).
Ved sundhedsplejebesøg udover tyroid testet vil din puls, vægtøgning og skjoldbruskkirtlens størrelse blive kontrolleret. Pulsen bør forblive under 100 slag pr. Minut. Du bør stræbe efter at holde din vægtforøgelse inden for de normale områder for graviditet, så tal med din læge om korrekt ernæring og hvilke typer fysisk aktivitet er passende for din nuværende tilstand. Fostervækst og puls bør også overvåges månedligt.
hos børn
Som hos voksne kan hyperthyroidisme hos børn behandles med antithyroid-lægemiddelbehandling, radioaktivt iod eller thyroidektomi.
Behandling af valg hos børn med hyperthyroidisme er antithyroid drug MMI, da den bærer de mindste risici i forhold til RAI eller kirurgi, og den har færre bivirkninger sammenlignet med PTU. Mens RAI eller kirurgi eller acceptable alternative terapier undgås RAI hos børn under 5 år.
Komplementær medicin (CAM)
I Kina og andre lande anvendes
kinesiske urter
nogle gange til behandling af hyperthyroidisme, enten alene eller sammen med et antithyroid stof . Mens den præcise mekanisme er uklar, tror nogle, at urterne virker ved at forhindre omdannelsen af thyroxin (T4) til triiodothyronin (T3) og ved at sænke T4’s virkninger på kroppen.
I en stor undersøgelsesundersøgelse, som undersøgte tretten forsøg på over 1700 personer med hyperthyroidisme, var tilsætningen af kinesiske urter til antithyroid-lægemidler effektiv til forbedring af symptomer og reduktion af begge bivirkninger af antithyroid-lægemidlerne og tilbagefaldshastigheder (hvilket betyder en gentagelse af hyperthyroidisme ) hos nogle mennesker. Forfatterne af undersøgelsen bemærkede dog, at alle disse forsøg ikke var veludformede. På grund af deres lave kvalitet erklærer forfatterne, at der ikke er stærke nok beviser til støtte for implementering af kinesiske plantelægemidler til behandling af hypertyreose.
Da kinesiske urter (eller andre alternative terapier) kan påvirke din medicin og thyreoidea niveauer negativt, er det vigtigt at tage dem kun under vejledning fra din endokrinolog. Foruden kinesiske urter har vitamin D
haft stor opmærksomhed inden for skjoldbruskkirtlen. Selv om der er fundet et link mellem vitamin D-mangel og autoimmun thyroid-sygdom (både Graves ‘sygdom og Hashimoto’s sygdom), er det stadig uklart, hvad denne association betyder, som om mangel på D-vitamin er en udløsende eller konsekvens af skjoldbruskkirtelsvigt.
Vi ved, at hyperthyroidisme kan bidrage til knoglesvigt (osteoporose), så det sikres, at korrekt vitamin D og calciumindtag er kritisk. Institut for Medicin anbefaler 600 internationale enheder (IU’er) af D-vitamin om dagen for voksne i alderen 19 til 70 og 800 IE for voksne over 70 år. Det er altså en god idé at bekræfte din D-dosis til din læge. Han kan anbefale at kontrollere dit vitamin D niveau med en blodprøve; hvis du er mangelfuld, kan du kræve højere doser end disse anbefalinger tyder på.